 对照组各58例,其中采用腹腔镜直肠癌全系膜切除术,对照组采用开腹直肠癌全系膜切除术,观察并比较两组患者手术时间、切口长度、术中出血量、术后下床活动时间、排气时间、进食时间、拔管时间、术后住院时间及并发症发生情况。结果:观察组手术时间长于对照组,两组手术时间相比差异具有统计学意义(P<0.05),而切口长度、术中出血量、术后下床活动时间、术后排气时间、术后进食时间、拔管时间及术后住院时间观察组低于对照组,相比较差异具有统计学意义(P<0.05);观察组各并发症与对照组相比差异均无统计学意义(P>0.05)。观察组总并发症发生率为3.45%,对照组总并发症发生率为20.69%,两组总并发症发生率相比,差异有统计学意义(P<0.01)。结论:采用腹腔镜直肠癌全系膜切除术治疗直肠癌具有创伤小、术中出血量少、术后康复快及并发症发生率低等优点。
对照组各58例,其中采用腹腔镜直肠癌全系膜切除术,对照组采用开腹直肠癌全系膜切除术,观察并比较两组患者手术时间、切口长度、术中出血量、术后下床活动时间、排气时间、进食时间、拔管时间、术后住院时间及并发症发生情况。结果:观察组手术时间长于对照组,两组手术时间相比差异具有统计学意义(P<0.05),而切口长度、术中出血量、术后下床活动时间、术后排气时间、术后进食时间、拔管时间及术后住院时间观察组低于对照组,相比较差异具有统计学意义(P<0.05);观察组各并发症与对照组相比差异均无统计学意义(P>0.05)。观察组总并发症发生率为3.45%,对照组总并发症发生率为20.69%,两组总并发症发生率相比,差异有统计学意义(P<0.01)。结论:采用腹腔镜直肠癌全系膜切除术治疗直肠癌具有创伤小、术中出血量少、术后康复快及并发症发生率低等优点。
关键词:腹腔镜;直肠癌;全系膜切除术
中图分类号:R735.37
文献标志码:A
文章编号:1008-2409(2015)02-0039-04
直肠癌是我国常见的恶性肿瘤,近年来发病率呈逐年上升趋势。直肠癌全系膜切除术是由Head等首次提出,亦推动了腹腔镜技术在直肠癌根治术中的发展。近年来,我院采用通过对收治的患者进行分组研究,评价腹腔镜与开腹直肠癌全系膜切除术的疗效差异,效果较好。现报告如下。
1 资料与方法
1.1 一般资料
选取2010年5月至2013年5月我院收治的确诊为直肠癌的患者116例,按随机数字法分为观察组和对照组各58例,其中观察组,男36例,女22例;年龄33~76岁,平均(58.3±6.3)岁;肿瘤缘距肛门平均距离(8.6±2.1)cm,肿瘤TNM分期:Tl期12例,T2期15例,T3期31例,T4期0例。对照组58例,男34例,女24例;年龄33~78岁,平均(59.9±7.O)岁;肿瘤缘距肛门平均距离(8.3±2.4)cm,肿瘤TNM分期:T1期14例,T2期16例,T3期28例,T4期0例。两组患者在年龄、性别、肿瘤缘距肛门距离及TNM分期上差异无统计学意义,具有可比性。
1.2 方法
两组术前准备工作基本相同,术中严格遵照无瘤技术并严格遵守TME原则。观察组:采用气管内插管全麻,取改良截石位,常规消毒铺中。于脐下缘置10mm观察孔,放人腹腔镜探查,充人CO2建立气腹,同时于左右麦氏点各做一孔为操作孔。充分探查腹腔内情况,明确肿瘤所在位置及有无转移,用浸有生理盐水的棉条沿肿瘤近端8cm左右将肠管悬吊并牵拉。超声刀切开乙状结肠系膜、侧腹膜与乙状结肠系膜交界处,充分分离乙状结肠系膜处疏松结缔组织,清扫周围脂肪及淋巴结,暴露肠系膜下动静脉并结扎。然后在腔镜直视下沿盆筋膜将周同疏松结缔组织予以分离,男性应清楚显露精囊腺、前列腺,女性应显露阴道后壁,直肠后方分离至肛提肌水平。距肿瘤下缘2~5cm处用线性切割吻合器切断肠管,左下腹作长4cm切口将切除肠断取出,同时于肿瘤上缘10~15cm处切断肠管,完整取出肠管,近端结肠置入吻合器钉座作荷包缝合,将肠段回纳入腹,重新建立气腹,腔镜下作直肠低位吻合。对照组:麻醉及体位同对照组,首先分离左侧乙状结肠系膜,在作右侧分离,两侧汇合后分离直肠后壁与骶前间隙,至腹膜折返下或肛提肌水平。直肠前壁及侧壁分离同观察组。手术结束后行肠段吻合时采用荷包关闭器及吻合器。
1.3 统计学方法
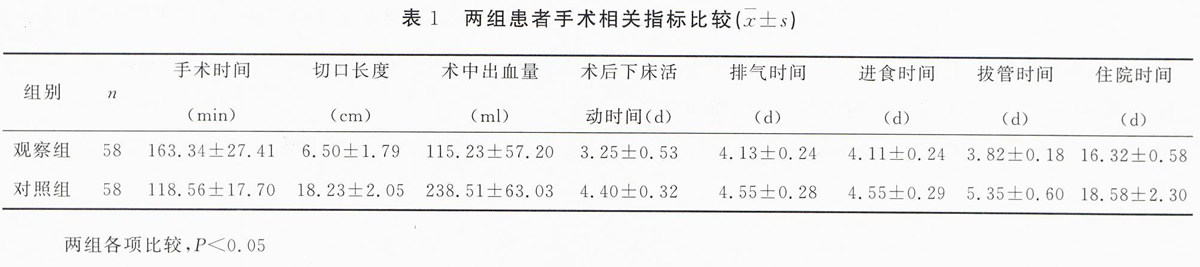
采用SPSS19.0统计学软件对数据进行处理,计量资料用z±s表示,组间比采用t检验,计数资料用x2检验,P 2 结果 2.1 两组患者手术相关指标比较 观察组手术时间长于对照组,两组手术时间相比差异具有统计学意义(P<0.05),而切口长度、术中出血量、术后下床活动时间、术后排气时间、术后进食时间、拔管时间及术后住院时间观察组低于对照组,相比较差异均具有统计学意义(P<0.05)。详见表1。 2.2 两组患者术后并发症发生情况比较 观察组各并发症与对照组相比差异均无统计学意义(P>0.05)。观察组总并发症发生率为3.45%,对照组总并发症发生率为20.69%,两组总并发症发生率相比差异有统计学意义(P<0.01)。详见表2。 3 讨论 自1991年Jacobs开展第一例腹腔镜直肠切除术后,腹腔镜技术用于治疗直肠癌已有20年历史。腹腔镜直肠癌切除术由于病变部位在狭窄的盆腔内,操作相对复杂,尤其对于低位直肠癌操作更加困难,这些因素在一定程度上限制了腹腔镜手术的发展。1982年英国学者首次提出针对直肠癌手术治疗的直肠全系膜切除原则,降低了困扰临床多年的局部复发率高的难题,显著提高了中低位直肠癌患者的5年生存率。相对于以往腹腔镜结肠癌切除术,腹腔镜直肠癌全系膜切除术发展缓慢,目前尚缺乏有效的前瞻性及随机对照研究资料。 与开腹手术相比,腹腔镜手术在术后康复等方面具有明显优势。本研究组观察组手术与时间虽长于对照组,但切口长度、术中出血量、术后下床活动时间、术后肛门排气时间、术后进食时间、拔管时间及术后住院时间等都优于对照组,相比差异均具有统计学意义(P<0.05)。这一结果与国外报道相近。由于腹腔镜组创伤小,患者在术后可以尽早进食流质饮食,尽快下床活动,这对患者术后康复、降低住院费用、改善生活质量等都是至关重要的。另外,本研究结果显示,观察组术后总并发症发生率低于对照组,相比差异具有统计学意义(P<0.05)。由于观察组术后疼痛轻,患者可以自主排痰,从而可降低肺部感染的概率,再加上早期的进食及下床活动,降低了尿路感染、下肢深静脉血栓形成等并发症的发生率,有效缩短住院时间。具有创伤小、术中出血量少、术后康复快及并发症发生率低等优点。
